 Blog HemoClass
Blog HemoClass
 TAG: #exames
TAG: #exames
Mieloma Multiplo SQN
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
25/02/2019 |
 #Leucograma
#Padronização
#Hematoscopia
#exames
#Leucograma
#Padronização
#Hematoscopia
#exames
Paciente 54 anos, encaminhado ao hematologista
Eri: 3.22 / HB: 9,3 / VG: 28,1 / VCM: 87 / HCM: 29,0 / CHCM: 33,3
Leucocitos totais: 1.900
Plaquetas: 177.000
Diferencial (aparelho):
Linfócitos: 59 / Monocitos: 17 / Neutrófilos: 22 / Basófilos: 2
Alarme para linfócitos reativos
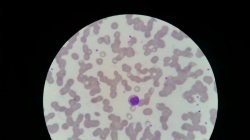
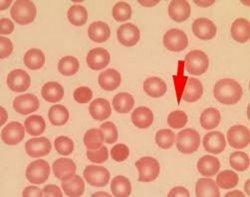
Ao se analisar a lâmina se verifica um intenso rouleaux (conforme imagens), policromatofilia e ainda presença de linfócitos reativos linfoplasmocitóides.
A suspeita inicial, levando em consideração os dados clínicos do paciente, idade e hemograma, é mieloma múltiplo.
Foi solicitado pesquisa de proteína monoclonal a qual deu AUSENTE, e um FAN reagente em 1:320.
Mais pesquisas e investigações e este caso termina aonde menos se esperaria.
Exame para esquistossomose reagente!!!
Um hemograma que aponta para um rumo, mas durante o percurso se confirma outro diagnóstico. A hematologia tem disso, por isso a importância de se conhecer os processos fisiopatológicos e saber quais alterações eles provocam!!!
A ausência de proteína monoclonal afasta definitivamente a possibilidade de MM, mas a produção de anticorpos em grande quantidade contra o parasita explica os linfocitos reativos e o rouleaux eritrocitário!!!
E a eosinofilia???
Na fase aguda, espera-se um hemograma com leucocitose e eosinofilia importante com 70 a 80% de eosinófilos em sangue periférico. O exame de fezes pode ser negativo (os ovos ainda estão atravessando a parede intestinal). O diagnóstico da esquistossomose aguda é feito pelo encontro de ovos nas fezes e/ou pela sorologia associada aos dados clínicos e epidemiológicos do paciente.
Entretanto, na fase crônica, os pacientes podem apresentar pancitopenia devida ao hiperesplenismo e alterações inespecíficas como aumento de enzimas hepatocelulares e outras alterações associadas com hepatopatias.
Mieloma Multiplo
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
15/01/2019 |
 #Leucemia
#Hematoscopia
#exames
#Leucemia
#Hematoscopia
#exames
Mieloma múltiplo
Corresponde a 1% de todos os tipos de câncer e 10% de todas as neoplasias hematológicas, afetando principalmente paciente idosos, com pico de incidência entre os 60 e 70 anos. Essa doença caracteriza-se pela proliferação clonal e descontrolada de plasmócitos maduros na medula óssea, o que resulta na produção de uma proteína monoclonal (proteína "M"), geralmente uma imunoglobulina ou fragmento da mesma, que pode ser identificada no sangue (pico monoclonal na eletroforese de proteínas), na urina proteína de bence Jones ou em ambos os locais. Quanto ao componente monoclonal o detalhamento diagnóstico é realizado rotineiramente com imunofixação de proteínas no sangue na urina dosagem de imunoglobulinas e técnicas mais recentes como a detecção de cadeias leves livres no soro (Freelite), caso este recurso esteja disponível.
As principais manifestações iniciais da doença são anemia, dor óssea e infecçoes.
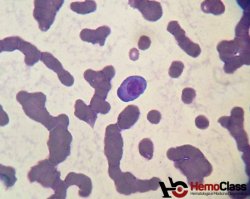
Ao diagnóstico, o hemograma revela apenas anemia normocítica e normocrômica, com leve tendência a macrocitose, na maioria dos pacientes. Além disso, a presença de hiperparaproteinemia torna comum a observação do fenômeno de Rouleaux eritrocitário(empilhamento de hemácias) no esfregaço de sangue periférico. Vale ressaltar que os plasmócitos, geralmente abundantes na medula óssea, só são vistos no sangue periférico nos casos avançados.
O mieloma múltiplo é uma doença ainda é incurável com tratamento convencional, sendo que o transplante de medula óssea autogênico ainda constitui a melhor opção terapêutica nos pacientes apto a realização do procedimento.
Créditos: Dr. Valber de Freitas Matias / Flavio Naoum
Esferocitos e o Hemograma
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
26/11/2018 |
 #Padronização
#Hematoscopia
#exames
#Padronização
#Hematoscopia
#exames
Esferócitos:
O eritrócito normalmente possui a forma de um disco bicôncavo, apresentando um halo central e uma distribuição de hemoglobina na zona periférica.
Alterações em sua forma são sugestivas de doenças e devem ser, sempre que presentes, relatadas no hemograma.
Os esferócitos tem as concavidades reduzidas, atingindo um formato esférico. Não possuem o halo central mais claro, e ainda pode ser visto como hemácia com tamanho relativamente menor do que as hemácias normais.
Diferentemente do que muitos pensam o esferócito NÃO é exclusivo da esferocitose hereditária. Qualquer quadro de hemólise pode induzir a formação de esferócito.
A presença de esferócitos juntamente com aumento do CHCM pode, desta forma, sugerir um quadro de esferocitose hereditária.
Como relatar: Deve ser visto a quantidade de esferócitos por campo e quantificar em cruzes (+,++,+++,++++), ou de forma discreta, moderada e intensa.
O que significa: Um quadro de hemólise tanto intra quanto extravascular.

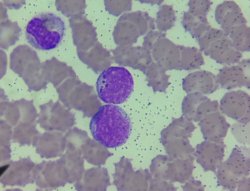
Neutrofilo Hipersegmentado
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
16/10/2018 |
 #Leucograma
#Hematoscopia
#exames
#Leucograma
#Hematoscopia
#exames
Sabe aquele neutrófilo que parece estar “passando mais tempo na balada do que deveria”? Pois é, ele está aí, com um comportamento um pouco fora do normal, e é a partir disso que surgem as alterações hematológicas que precisamos identificar e relatar.
O neutrófilo hipersegmentado é uma célula que circula por mais tempo do que o esperado na corrente sanguínea, o que faz com que sua lobulação (as “orelhas” que ele tem) fique exagerada, como se estivesse tentando se destacar em uma multidão. Isso acontece por um problema na produção de neutrófilos, que, ao invés de serem rapidamente retirados da circulação, acabam ficando mais tempo no sangue periférico e acabam com lobos a mais.
Como Identificar o Neutrófilo Hipersegmentado?
Por um bom tempo, a definição de neutrófilo hipersegmentado exigia que um neutrófilo tivesse 7 lobos ou 2 neutrófilos com 6 lobos para que a alteração fosse considerada. No entanto, novas orientações mais recentes estabeleceram um padrão mais simples: qualquer neutrófilo com 6 ou mais lobos já é considerado hipersegmentado! Isso mesmo, se você encontrar apenas um neutrófilo com 6 lobos, já é suficiente para identificar a alteração.
Critérios de Identificação:
Antes: Era necessário ter neutrófilo com 7 lobos ou dois neutrófilos com 6 lobos para identificar a hipersegmentação.
Agora: Qualquer neutrófilo com 6 ou mais lobos já configura a alteração, sem a necessidade de uma contagem exata.
Como Liberar o Laudo?
Você não precisa contar quantos neutrófilos apresentam esse comportamento. Apenas relatar a presença de neutrófilos hipersegmentados já é o suficiente para a liberação do laudo. E vale destacar que o termo "desvio à direita", que era utilizado antigamente para descrever essa alteração, caiu em desuso. Portanto, o que importa é simplesmente observar a presença desses neutrófilos e registrar no laudo.
O Que Essa Alteração Significa?
Agora, vamos ao "por que" dessa bagunça. Quando você se depara com neutrófilos hipersegmentados, está diante de um problema na produção dessas células. Esse quadro é comumente associado a anemia megaloblástica, que ocorre por deficiência de folato ou vitamina B12. Nesse contexto, a medula óssea encontra dificuldades para realizar as mitoses (divisão celular), afetando todas as linhagens celulares, como hemácias e neutrófilos. Mas não é só isso! Neutrófilos hipersegmentados também podem aparecer em casos de síndromes mielodisplásicas e em pacientes em tratamento quimioterápico com antagonistas do ácido fólico.
Um ponto importante: esses neutrófilos não são reativos! Isso significa que, embora antigos relatos tentassem associar a hipersegmentação a infecções virais, essa relação não é verdadeira.
Conclusão
Entender e identificar neutrófilos hipersegmentados pode parecer um desafio, mas com o conhecimento certo, isso se torna uma tarefa fácil. Se você quer aprimorar suas habilidades e aprender como reconhecer, relatar e relacionar TODAS as alterações hematológicas com precisão e segurança, não deixe de conhecer o Curso Hematologia Prática. Com esse curso, você vai destravar os segredos da hematologia de alto nível e se tornar um especialista em hemogramas de alta complexidade.
Clique aqui para descobrir o que você precisa para elevar sua prática hematológica ao próximo nível!
https://hemoclasscursos.com.br/hematologia-pratica-b/
LMA com corpos de PHI
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
24/09/2018 |
 #Leucemia
#Hematoscopia
#exames
#HemoClass Leucemias
#Leucemia
#Hematoscopia
#exames
#HemoClass Leucemias
Visualização de Corpos de Phi em Leucemia Mielóide Aguda: Relato de um Caso.
1MERISIO, Paulo Roberto
Artigo publicado no CBAC - 2013
Introdução: Assim como bastonetes de Auer, os corpos de Phi são visualizados em células precursoras mielóides na LMA, e patognomônicos desta doença. Estas partículas são mais numerosas e vistas com maior frequência que os bastonetes de Auer e podem ser identificadas com a coloração usual de Romanovsky e melhor evidenciadas na coloração da mieloperoxidase, sendo que nesta coloração os corpos de Phi são mais proeminentes que os bastonetes de Auer na coloração de Romanovsky. Estas inclusões são derivadas da catalase, diferente dos bastonetes de Auer que são derivados de peroxidases dos grânulos primários.
Os corpos de Phi estão presentes em maior intensidade na LMA ativa, e seu aparecimento auxilia na diferenciação desta doença da LLA e LMC em crise blástica. Em casos de cloroma, evidencia-se os corpos de Phi na coloração da mieloperoxidase tanto no tumor fixado quanto nas células derivvadas de derrame pleural, e auxiliam o diagnóstico na ausência de outras manifestações da LMA. Não se tem relatos de observação destes corpos em outras doenças ou em indivíduos normais. A monitoração da visualização dos corpos de Phi podem ajudar na orientação clínica da leucemia, pois diminuiram com a melhora do quadro clínico e também reapareceram na reincidiva da doença, em pacientes que estavam em remissão completa.
Paciente e Métodos: O caso relata um paciente masculino, 19 anos, com queixas de cansaço, tonturas, epistaxe e sangramento gengival. Clinicamente observa-se petéquias na superfície dos braços. O hemograma revela uma anemia leve, uma leucocitose (53.600/µL) e uma trombocitopenia (76.000/µL). A contagem diferencial revela 38 blastos, 8 linfócitos, 35 bastonetes e 17 segmentados, com numerosos grânulos arredondados com características de corpos de Phi no citoplasma dos blastos. O paciente foi encaminhado para exames confirmatórios e diagnosticado definitivamente com LMA m2 através da imunofenotipagem e citogenética.
Conclusão: Sugere-se que a observação de blastos com corpos de Phi seja um forte indicador para o diagnóstico de Leucemia Mielóide Aguda, não descartando a necessidade de imunofenotipagem e citogenética para o diagnóstico definitivo e caracterização do subtipo da LMA.
A CIVD na LPA
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
17/09/2018 |
 #Leucemia
#Hematoscopia
#exames
#HemoClass Leucemias
#Leucemia
#Hematoscopia
#exames
#HemoClass Leucemias
A CIVD na LPA
Vários casos de leucemia promielocítica aguda (LMA m3 / LPA) cursam com evolução para Coagulação Intravascular Disseminada. Isso acontece geralmente no início do processo, pela saída dos pró-mielócitos neoplásicos da medula óssea. Estas células possuem uma certa rigidez, por isso a saída delas é difícil e também a LPA clássica se apresenta, na maioria das vezes, com leucopenia.
A circulação dos pró-mielócitos neoplásicos é o que ativa o sistema de coagulação. Estas células passam a liberar granulação primária na circulação, e isso ativa fator VII e também plaquetas via FvW. Neste contexto se inicia o processo de formação de fibrina e agregação plaquetária. Como a distribuição destas células é uniforme por toda a circulação, o processo de coagulação acontece de modo disseminado, caracterizando a CIVD.
Desta forma acontece consumo dos fatores da coagulação, o que explica o prolongamento do TAP e do TTP, mesmo em processo trombótico, e também o consumo de plaquetas. As plaquetas estão diminuídas não só pelo consumo da CIVD, mas também pela diminuição de sua produção na medula óssea, devido ao processo leucêmico. Um bom marcador nestas situações é o D-dímero, que se espera aumentado. Esta molécula é um produto da degradação da fibrina formada e esta presente em processos de trombose, tromboembolismo e situações de ativação da coagulação.
O processo de CIVD é o que leva o paciente com LPA procurar o serviço de saúde, e nestes casos acaba sendo feito o diagnóstico, o qual depende de um serviço de hematologia de credibilidade e com profissionais capacitados para identificar o quadro e sugerir os caminhos corretos da investigação.
Em breve lançaremos o nosso curso ONLINE HemoClass LEUCEMIAS, que abordará todos os aspectos de todos os subtipos de leucemias. Fique por dentro de todas as novidades deste curso cadastrando seu email no link abaixo:
http://4b686a1.contato.site/cadastrohemoclassleucemia




